L’essentiel à retenir : le lupus est une pathologie auto-immune régie par une hypersensibilité de type III, où des complexes immuns agressent les tissus sains. Cette confusion biologique provoque des inflammations systémiques touchant les reins, le cœur ou le cerveau. Comprendre cette origine moléculaire permet de mieux gérer les poussées, car 90 % des malades sont des femmes influencées par les cycles hormonaux.
Près de 90 % des patients diagnostiqués avec un lupus érythémateux systémique sont des femmes, révélant une influence hormonale majeure sur cette pathologie auto-immune complexe. Ce chiffre souligne l’importance de comprendre comment une réaction d’hypersensibilité de type III dérègle le système immunitaire jusqu’à ce qu’il attaque ses propres tissus. En parcourant cet article, on découvre les mécanismes biologiques des complexes immuns et les conseils pratiques pour mieux gérer les symptômes au quotidien.
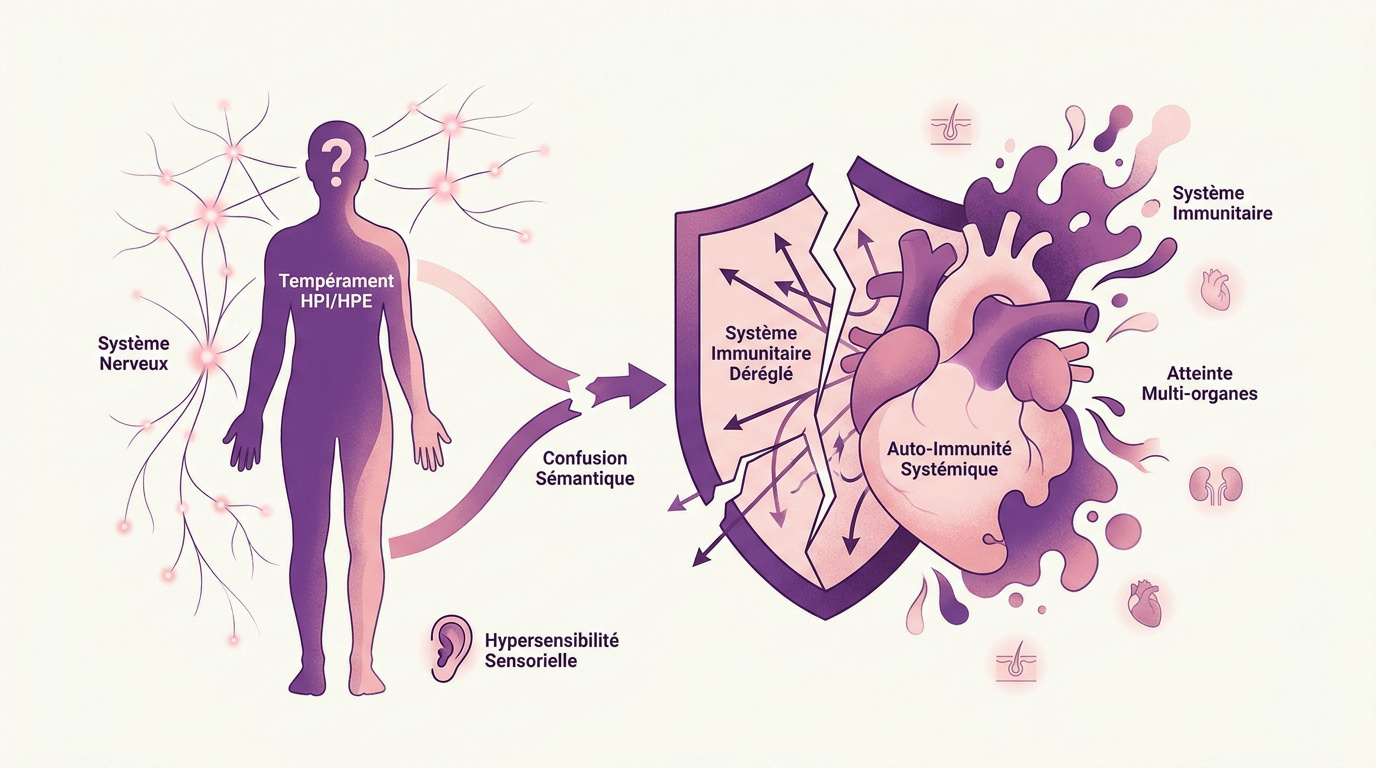
Lupus et hypersensibilité : distinguer le biologique du tempérament
Si le mot « hypersensibilité » revient souvent dans les discussions, il cache des réalités bien différentes selon qu’on parle de psychologie ou d’immunologie pure.
Définition médicale de l’auto-immunité systémique
Le lupus est une pathologie où le système immunitaire perd sa boussole. Il attaque ses propres tissus sains sans distinction. Les défenses naturelles ne reconnaissent plus l’hôte.
Cette maladie présente un caractère systémique. Elle touche plusieurs organes simultanément ou successivement. Cela inclut la peau, les reins ou le cœur. Le corps devient alors son propre adversaire direct.
Cette confusion biologique crée une inflammation chronique. Les tissus subissent des dommages parfois irréversibles.
Différence entre réaction immunitaire et traits HPI ou HPE
Il faut dissocier l’hypersensibilité sensorielle du mécanisme de défense. Le tempérament HPI ou HPE relève du système nerveux. Ce n’est pas une pathologie immunitaire organique.
Une confusion sémantique fréquente existe pourtant. La sensibilité nerveuse traite l’information environnementale. L’erreur immunologique, elle, détruit les cellules saines par erreur.
Posséder un profil atypique n’implique pas forcément de développer un lupus. Pour mieux comprendre ces nuances, explorez le revers de l’hypersensibilité HPI et ses spécificités neurologiques.
Le point commun de la réactivité exacerbée aux stimuli
L’organisme présente parfois une réaction disproportionnée. Face à une agression mineure, le corps réagit avec une violence inouïe. C’est une forme de vigilance déréglée. L’équilibre interne se rompt brutalement.
On peut établir un parallèle entre alerte nerveuse et immunitaire. Dans les deux cas, le seuil de tolérance est bas. Le système s’emballe pour des stimuli banals.
Cette réactivité fatigue énormément l’organisme. Le patient se sent constamment sur le qui-vive.
Pourquoi le terme hypersensibilité prête à confusion
Des malentendus surgissent chez les nouveaux diagnostiqués. Beaucoup pensent que leur empathie cause leur maladie. C’est un raccourci dangereux et médicalement faux en pratique.
Il faut replacer le lupus dans la classification des réactions d’hypersensibilité. On parle ici de biologie moléculaire précise. Découvrez comment mettre la sensibilité à l’honneur sans tout confondre.
Il faut utiliser les bons termes pour mieux soigner. La précision sémantique aide à accepter le diagnostic.
Mécanismes biologiques de la réaction d’hypersensibilité de type III
Pour comprendre le lupus, il faut descendre au niveau des molécules et observer comment une simple erreur de reconnaissance devient une attaque généralisée.
Formation des complexes immuns circulants
Le processus débute par l’assemblage entre des antigènes nucléaires et des auto-anticorps. Ces deux éléments se lient par erreur. Ils forment des agrégats que l’organisme ne parvient plus à éliminer.
L’accumulation de ces déchets s’explique par l’hypersensibilité des lymphocytes B. Ces agrégats persistent alors anormalement dans le sang. Ils échappent aux mécanismes de nettoyage habituels.
Ces complexes circulent et cherchent un endroit où se poser. Ils deviennent des bombes à retardement biologiques.
Dépôt tissulaire et déclenchement de l’inflammation
L’incrustation des complexes se produit dans les parois vasculaires. Ces amas se coincent dans les petits vaisseaux. Ils déclenchent une alerte immédiate du système de défense. Les tissus environnants commencent alors à souffrir.
La réaction inflammatoire locale s’installe rapidement. Les parois s’enflamment et deviennent poreuses. Le sang circule moins bien.
C’est le début des lésions organiques. La douleur signale souvent ce processus invisible.
Rôle du système du complément dans les lésions
L’activation des protéines du complément aggrave la situation. Ce système agit comme un amplificateur de l’inflammation. Normalement, il nous protège des bactéries extérieures.
Cette activation finit par détruire les tissus sains. Le complément crée des trous dans les membranes cellulaires. Il ne distingue plus l’ami de l’ennemi. Les organes touchés subissent une érosion chimique constante.
Ce mécanisme est au cœur de la pathologie. Il explique la sévérité de certaines poussées.
Conséquences de l’attaque des neutrophiles sur les organes
Le recrutement massif de globules blancs s’organise. Les neutrophiles accourent sur les sites lésés. Ils pensent devoir combattre une infection qui n’existe pas.
La libération d’enzymes toxiques provoque des dégâts. Ces substances dégradent le collagène et les tissus. Les lésions organiques deviennent alors visibles.
Le corps s’autodétruit par excès de zèle. C’est le paradoxe tragique du Lupus érythémateux systémique : l’hypersensibilité au cœur de la maladie auto-immune.
Manifestations cutanées et articulaires comme signaux d’alarme
Avant que les organes internes ne soient touchés, le lupus envoie souvent des messages clairs via la peau et les articulations.
Reconnaître l’érythème malaire en ailes de papillon
Cette éruption cutanée rouge s’étend sur le visage de manière symétrique. Elle dessine une forme caractéristique sur le nez et les joues. On l’appelle souvent le masque lupique en pratique clinique.
Les rayons UV déclenchent ou aggravent systématiquement cette rougeur faciale. La peau réagit violemment à la lumière du jour. Pour comprendre ce lien, consultez notre dossier sur la photophobie et l’hypersensibilité sensorielle.
Ce signe est souvent le premier motif de consultation. Il est quasi pathognomonique de la maladie.
Caractéristiques des douleurs articulaires lupiques
La douleur voyage d’une articulation à l’autre sans raison apparente. Elle touche souvent les mains et les poignets de façon symétrique. C’est le caractère migrateur qui définit ces arthralgies.
Contrairement à d’autres rhumatismes, les os restent intacts selon les radiographies. Pourtant, la douleur ressentie est extrêmement invalidante au quotidien. On parle ici d’une inflammation sans destruction osseuse majeure.
Le réveil est souvent difficile et raide. Il faut du temps pour « « dérouiller » le corps.
Phénomène de Raynaud et sensibilité extrême au froid
Le froid déclenche une fermeture brutale des petites artères des doigts. Les vaisseaux sanguins se contractent violemment. Les extrémités ne sont plus irriguées correctement pendant quelques minutes pénibles.
Les doigts deviennent blancs, puis bleus, et enfin rouges lors de la reperfusion. C’est un signe de mauvaise circulation périphérique fréquente. On observe ce spasme chez un tiers des patients.
Cette sensibilité thermique est une autre forme d’hypersensibilité. Elle nécessite une protection constante contre les courants d’air.
Différencier le lupus des autres rhumatismes inflammatoires
Le lupus se distingue par ses atteintes cutanées associées très spécifiques. Les érosions osseuses sont rares ici, contrairement à la polyarthrite. Le diagnostic différentiel est crucial pour le traitement. Le médecin cherche des indices spécifiques.
La présence de lésions discoïdes oriente immédiatement vers le lupus systémique. C’est un puzzle clinique que le spécialiste doit assembler. On analyse chaque symptôme pour écarter les autres pathologies auto-immunes.
Un bilan sanguin complet lève souvent le doute. Les anticorps parlent quand les symptômes se ressemblent.
Atteintes viscérales et risques liés à la progression silencieuse
Le danger majeur réside dans ce que l’on ne voit pas, car le lupus peut grignoter les fonctions vitales sans provoquer de douleur immédiate.
Vigilance sur la fonction rénale et la glomérulonéphrite
L’absence de symptômes précoces doit alerter. Les reins ne font pas mal quand ils s’enflamment. Seules les analyses biologiques révèlent le problème à temps. Une prise en charge tardive peut mener à l’insuffisance rénale.
On doit réaliser des analyses d’urine régulières. On cherche des traces de protéines ou de sang. C’est le meilleur moyen de surveiller la glomérulonéphrite chez les patients.
La biopsie confirme parfois le degré d’atteinte. Elle guide alors l’intensité du traitement nécessaire.
Risques cardiovasculaires et inflammation du péricarde
La péricardite provoque des douleurs thoraciques caractéristiques. L’enveloppe du cœur s’enflamme et frotte. Cela provoque une gêne respiratoire intense en position allongée pour le malade.
L’inflammation chronique augmente le risque d’athérosclérose. Elle abîme les artères prématurément. Il faut surveiller le cholestérol et la tension de près pour éviter les complications.
Le cœur est une cible fréquente du lupus. Un suivi cardiologique régulier devient donc indispensable.
Manifestations pulmonaires et pleurésie
Il faut identifier les signes d’inflammation de la plèvre. Respirer devient douloureux, comme un coup de poignard. C’est souvent le signe d’un épanchement liquide autour des poumons.
La gêne respiratoire est caractéristique des poussées. Le patient s’essouffle vite au moindre effort. Cette fatigue pulmonaire réduit considérablement la qualité de vie.
Les examens d’imagerie permettent de quantifier le liquide. Le traitement anti-inflammatoire soulage généralement vite ces crises.
Syndrome des antiphospholipides et risques de thrombose
Le syndrome des antiphospholipides est souvent associé au lupus. Il favorise la formation de caillots sanguins dangereux. Le sang devient trop épais et coagule mal.
Cette pathologie entraîne des complications sur la circulation. Cela peut causer des phlébites ou des embolies pulmonaires. Les risques concernent aussi bien les veines que les artères. Un traitement anticoagulant est parfois vital pour le patient.
Ce syndrome nécessite une surveillance biologique stricte. Il complique souvent le parcours de soin.
Répercussions neurologiques et équilibre mental du patient
Au-delà des organes physiques, le lupus s’attaque également au système nerveux, brouillant les pensées et affectant profondément le moral.
Troubles cognitifs et brouillard mental lupique
Concentrer son attention devient un défi quotidien épuisant. Les patients décrivent souvent un « fog » ou brouillard mental persistant. La mémoire immédiate s’évapore parfois au moment le plus inattendu.
L’origine de ces troubles est purement inflammatoire. Les cytokines dérèglent la communication entre vos neurones. Ce n’est pas de la folie, mais une conséquence du TSA et de l’hypersensibilité intense parfois associée.
Ces symptômes invisibles génèrent une frustration réelle. Ils pèsent pourtant lourdement sur la réussite professionnelle.
Lien entre inflammation chronique et dépression
Les molécules inflammatoires impactent directement le fonctionnement cérébral. Elles altèrent la chimie de l’humeur sans prévenir. La dépression devient alors une véritable suite biologique.
Il faut séparer la tristesse légitime de la dépression organique. Être affecté par la maladie est une réaction normale. Mais l’inflammation constante installe un état dépressif chimique et durable.
L’anxiété accompagne régulièrement ces phases de vie complexes. Un TAG et l’hypersensibilité peuvent alors aggraver le ressenti global du patient au quotidien.
Influence du stress sur le déclenchement des poussées
Le lien entre cortisol et immunité est indéniable. Le stress psychique libère des hormones qui perturbent vos défenses naturelles. C’est un engrenage toxique bien identifié par le corps médical.
Adoptez une approche globale pour gérer votre santé. Pratiquer la relaxation n’est pas un simple gadget. C’est un véritable levier thérapeutique pour espacer vos crises inflammatoires.
Le repos de l’esprit compte autant que celui du corps. Il protège efficacement les ressources vitales.
Gérer l’épuisement nerveux lié à la douleur chronique
La fatigue lupique est une épreuve intense et tenace. On ne parle pas ici d’une petite somnolence après manger. Aucun repos classique ne suffit à dissiper cet accablement profond.
Un accompagnement psychologique s’avère souvent indispensable pour avancer. Consulter permet d’intégrer ce nouveau rythme biologique. Des thérapeutes pour hypersensibles peuvent offrir un soutien adapté à cette fragilité.
La douleur persistante finit par user les nerfs. Apprenez donc à économiser votre énergie chaque jour.
Parcours diagnostique et identification des marqueurs biologiques
Pour confirmer les soupçons cliniques, la médecine s’appuie sur une batterie de tests sanguins capables de débusquer les signatures du lupus.
Importance des anticorps antinucléaires (ANA)
Ces anticorps sont présents chez la quasi-totalité des patients. Leur détection par immunofluorescence constitue la porte d’entrée d’un diagnostic sérieux. Ce test initial affiche une sensibilité extrêmement élevée.
Pourtant, leur présence seule ne suffit jamais. De nombreuses personnes saines possèdent aussi des ANA. On doit donc impérativement croiser ce résultat biologique avec vos symptômes réels.
Un résultat négatif est rassurant. Il élimine presque toujours la piste du lupus. C’est un excellent outil de tri.
Spécificité des anticorps anti-ADN natif et anti-Sm
Les anticorps anti-ADN natif constituent des preuves quasi-certaines. Ils sont très spécifiques à cette pathologie précise. Leur détection confirme souvent le diagnostic de manière définitive pour le clinicien.
Leur taux fluctue selon l’activité réelle de la maladie. Une hausse précède souvent une poussée inflammatoire imminente. Cela permet de suivre l’évolution. Le médecin ajuste alors vos dosages médicamenteux.
Les anticorps anti-Sm sont plus rares. Ils sont pourtant très caractéristiques. Ils signent la maladie sans aucune ambiguïté.
Utilité des biopsies d’organes pour confirmer l’atteinte
Le recours à la biopsie rénale est parfois indispensable. Elle permet de classer précisément la néphropathie lupique. Chaque stade demande une approche thérapeutique différente, spécifique et adaptée.
L’analyse directe guide le choix des traitements. On observe les dépôts de complexes immuns dans les tissus. C’est la preuve ultime de l’agression immunitaire.
La biopsie cutanée aide également. Elle différencie le lupus d’autres maladies de peau.
Suivi de la vitesse de sédimentation et de la CRP
La VS et la CRP servent d’indicateurs d’inflammation. Elles mesurent l’intensité de la réaction dans tout votre corps. Une hausse soudaine signale souvent une crise de lupus imminente.
Il faut toutefois nuancer l’interprétation des chiffres. Une CRP élevée indique parfois une simple infection passagère. Le médecin reste prudent. On regarde toujours l’état général du patient avant de conclure.
Ces tests sont simples. Ils font partie du suivi trimestriel classique.
Influence des facteurs environnementaux et hormonaux
Le terrain génétique n’explique pas tout ; l’environnement et les hormones jouent un rôle de déclencheur majeur dans cette hypersensibilité immunitaire.
Photosensibilité et impact des rayons ultraviolets
Les rayons UV détruisent les cellules de la peau par apoptose. Chez le patient lupique, ce mécanisme naturel devient excessif. Des débris cellulaires s’accumulent alors anormalement au sein de l’épiderme.
Le système de défense identifie ces résidus comme des intrus dangereux. Une inflammation locale se propage ensuite au reste de l’organisme. Pour ces malades, le soleil se transforme en un véritable agresseur biologique redoutable.
Une promenade banale suffit à provoquer une poussée. La protection solaire doit rester totale et quotidienne.
Rôle des œstrogènes dans la prévalence féminine
Le lupus présente une prédominance féminine frappante et indiscutable. Neuf malades sur dix sont effectivement des femmes. Les hormones sexuelles modulent ici directement la puissance de la réponse immunitaire.
L’activité de la maladie fluctue selon les cycles hormonaux naturels. Les poussées surviennent fréquemment lors de variations physiologiques intenses. La puberté et la ménopause constituent des périodes charnières qu’on doit surveiller.
Les œstrogènes stimulent activement la production d’auto-anticorps. Cette piste scientifique est aujourd’hui prioritaire.
Influence des perturbateurs endocriniens sur l’immunité
Certaines substances chimiques environnementales perturbent gravement nos défenses. Les pesticides ou les plastiques imitent parfois les hormones naturelles. Ils dérèglent un système immunitaire déjà structurellement fragile et réactif.
On conseille d’adopter des mesures de précaution simples chaque jour. Privilégier des produits naturels permet de limiter l’exposition aux toxines. C’est un appui précieux aux traitements médicamenteux classiques actuels.
L’environnement moderne regorge malheureusement d’agents provocateurs. Apprenez donc à assainir votre cadre de vie.
Grossesse et lupus : une surveillance médicale accrue
Il faut impérativement remplir certaines conditions avant de concevoir. La pathologie doit rester stable durant plusieurs mois consécutifs. On doit aussi arrêter certains médicaments spécifiques avant le début de la grossesse.
Le risque de poussée augmente brutalement après l’accouchement. La chute hormonale soudaine réveille souvent l’inflammation systémique. Un suivi médical rapproché protège efficacement la mère ainsi que son enfant.
La majorité des grossesses se déroulent désormais sans encombre. Une planification rigoureuse garantit votre sécurité.
Stratégies de traitement et éducation thérapeutique
Gérer le lupus demande une approche globale, mêlant médicaments de pointe et ajustements rigoureux du mode de vie.
Hydroxychloroquine comme traitement de fond indispensable
L’hydroxychloroquine est le pilier central du traitement sur le long terme. Elle régule l’activité des lymphocytes en douceur. Ce médicament prévient efficacement les dommages tissulaires durables.
Elle protège les organes vitaux des attaques répétées du système immunitaire. Les patients qui le prennent régulièrement vivent mieux. Son rôle réduit significativement les poussées. Un suivi ophtalmologique annuel reste toutefois obligatoire.
Ce traitement a révolutionné le pronostic du lupus. Il est généralement très bien toléré.
Usage raisonné des corticoïdes et des immunosuppresseurs
Les corticoïdes éteignent le feu de l’inflammation lors des crises. Leur action rapide est une aide précieuse. Cependant, leur utilisation nécessite une surveillance médicale rigoureuse.
Les immunosuppresseurs freinent les défenses pour éviter les dégâts irréversibles. On les utilise quand le lupus menace un organe noble. Ils assurent un contrôle durable. Le dosage doit être ajusté très finement.
L’objectif est d’atteindre la dose minimale efficace. On cherche à limiter les effets secondaires.
Méthodes de photoprotection rigoureuse au quotidien
Porter des vêtements couvrants et un chapeau est nécessaire. Les protections physiques sont indispensables pour tous. Les crèmes solaires haute protection sont obligatoires toute l’année.
Évitez les heures les plus chaudes de la journée. Même par temps gris, les UV traversent les nuages. Cette vigilance concerne aussi la photophobie et l’hypersensibilité liée à la lumière. Adaptez votre mode de vie.
La lumière artificielle peut parfois poser problème. Il faut rester vigilant dans tous les environnements.
Importance d’un suivi pluridisciplinaire coordonné
Le rhumatologue travaille main dans la main avec le néphrologue. Cette collaboration entre spécialistes est indispensable. Le médecin généraliste assure le lien quotidien essentiel.
Le patient doit devenir expert de sa propre maladie. Comprendre les signaux d’alerte permet d’agir plus vite. L’éducation thérapeutique favorise l’autonomie. C’est une clé pour une vie plus sereine.
Faire un test d’hypersensibilité peut aider. Se connaître aide à mieux gérer l’imprévu.
Le lupus érythémateux systémique résulte d’une hypersensibilité immunitaire de type III, où des complexes immuns agressent vos propres organes. Pour stabiliser votre santé, combinez un suivi médical rigoureux avec une gestion active du stress et une photoprotection totale. Agissez dès maintenant pour protéger vos fonctions vitales et retrouver un futur serein.
FAQ
Qu’est-ce que le lupus érythémateux systémique et comment fonctionne-t-il ?
Le lupus érythémateux systémique est une pathologie auto-immune complexe où le système immunitaire perd sa capacité à distinguer le soi du non-soi. Au lieu de protéger l’organisme contre les agressions extérieures, il s’attaque par erreur à ses propres tissus sains, provoquant des dommages chroniques.
Ce dérèglement repose sur une réaction d’hypersensibilité de type III. L’organisme produit des auto-anticorps qui se lient à des composants des noyaux cellulaires, formant des complexes immuns. Ces agrégats circulent dans le sang et se déposent dans divers organes, déclenchant une cascade inflammatoire sévère.
Existe-t-il un lien entre l’hypersensibilité psychologique et le lupus ?
Il est crucial de ne pas confondre l’hypersensibilité immunologique, qui est une réaction biologique d’autodestruction, avec l’hypersensibilité psychologique (HPI ou HPE). Cette dernière relève du système nerveux et d’une perception accrue des stimuli, et non d’une pathologie des défenses immunitaires.
Bien que le terme soit identique, la science n’a pas établi de corrélation directe montrant que posséder un tempérament atypique cause le développement d’un lupus. On peut toutefois noter que le stress lié à une forte réactivité émotionnelle peut parfois influencer le déclenchement des poussées inflammatoires.
Quels sont les principaux signaux d’alerte cutanés et articulaires ?
L’un des signes les plus caractéristiques est l’érythème malaire, une éruption rouge en forme de papillon sur le nez et les joues. Cette réaction est souvent exacerbée par l’exposition aux rayons UV, car la peau des patients réagit avec une violence extrême à la lumière du soleil.
Sur le plan articulaire, le lupus se manifeste par des douleurs migratoires qui voyagent d’une articulation à l’autre, touchant souvent les mains de façon symétrique. Contrairement à d’autres rhumatismes, ces crises sont très invalidantes mais n’entraînent généralement pas de déformations osseuses permanentes.
Comment le lupus peut-il affecter les organes internes de manière silencieuse ?
Le danger majeur du lupus réside dans son évolution parfois invisible, notamment au niveau des reins. La glomérulonéphrite lupique peut progresser sans douleur, rendant les analyses d’urine et de sang indispensables pour détecter la présence de protéines ou de sang avant que les lésions ne deviennent irréversibles.
D’autres organes vitaux peuvent être touchés par l’inflammation des tissus de revêtement, comme la péricardite pour le cœur ou la pleurésie pour les poumons. Ces atteintes provoquent des douleurs thoraciques et une gêne respiratoire qui nécessitent une prise en charge médicale urgente et coordonnée.
Quels sont les tests biologiques utilisés pour confirmer le diagnostic ?
Le parcours diagnostique commence généralement par la recherche d’anticorps antinucléaires (ANA), présents chez la quasi-totalité des malades. Si ce test est positif, on recherche des marqueurs plus spécifiques comme les anticorps anti-ADN natif ou les anti-Sm, qui signent la maladie de façon quasi certaine.
Le médecin surveille également les niveaux du complément (C3, C4) et les marqueurs de l’inflammation comme la vitesse de sédimentation. Dans certains cas, une biopsie d’organe, notamment rénale ou cutanée, est pratiquée pour confirmer l’étendue des dépôts de complexes immuns et adapter le traitement.
Quels sont les piliers du traitement pour gérer cette maladie ?
L’hydroxychloroquine constitue le traitement de fond indispensable pour réguler le système immunitaire et prévenir les dommages aux organes sur le long terme. Lors des poussées aiguës, on utilise des corticoïdes pour éteindre rapidement le feu de l’inflammation et protéger les fonctions vitales.
Pour les formes plus sévères, des immunosuppresseurs sont prescrits afin de freiner les défenses de l’organisme. En complément, une photoprotection rigoureuse et une gestion du stress sont essentielles pour limiter les facteurs environnementaux qui déclenchent les crises inflammatoires.



